Historie
Použití ventilační pomoci lze vysledovat až do biblických dob. Mechanické ventilátory, ve formě podtlakové ventilace, se však poprvé objevily na počátku 18. století. Přítlaková zařízení začala být dostupná kolem roku 1900 a dnešní typický ventilátor intenzivní péče (ICU) se začal vyvíjet teprve ve 40. letech 20. století. Od původních ventilátorů z 40. let až do dneška existují 4 odlišné generace ventilátorů ICU, z nichž každá má jiné vlastnosti než předchozí generace. Veškerý pokrok v konstrukci ventilátoru ICU v průběhu těchto generací poskytuje základ pro spekulace o budoucnosti. Ventilátory ICU budoucnosti se budou moci elektronicky integrovat do jiné technologie pro noční postele; budou schopni účinně ventilovat všechny pacienty ve všech prostředích, invazivně a neinvazivně; protokoly správy ventilátoru budou začleněny do základní činnosti ventilátoru; místo řádků nesouvisejících dat budou prezentovány organizované informace; poplašné systémy budou chytré; řízení s uzavřenou smyčkou bude přítomno ve většině aspektů ventilační podpory; a podpora rozhodování bude k dispozici.
Úvod
Zdokonalení a neustálý vývoj, jakož i rozšířené klinické použití mechanického ventilátoru byly významnými faktory ve vývoji a růstu profese respirační péče a medicíny kritické péče. Potřeba mechanické ventilace je běžným rysem pacienta vyžadujícího vstup na jednotku intenzivní péče (JIP). Rozšíření a zvýšená sofistikovanost mechanické korelace ventilátoru: Robert M. Kacmarek PhD RRT FAARC, Respirační péče, Warren 1225, Massachusetts General Hospital, 55 Fruit Street, Boston MA 01460. E-mail: rkacmarek@partners.org. DOI: 10.4187 / respcare.01420 Dr. Kacmarek je přidružen k Respirační péči, Massachusetts General Hospital, Harvard Medical School, Boston, Massachusetts. Dr. Kacmarek představil verzi tohoto příspěvku jako 37. vědeckou přednášku Donalda F Egana na 56. mezinárodním respiračním kongresu americké asociace pro respirační péči, který se konal 6. – 9. Prosince 2010 v Las Vegas v Nevadě. Dr. Kacmarek zveřejnil vztahy s Covidienem, Hamiltonem, Ma-quetem, Kimberly-Clarkem, Newportem, KCI a Bayerem.

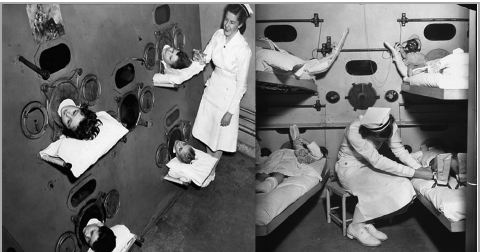
Obr. 3. Pacienti s epidemií dětské obrny v nemocnici Ranchos Los Amigos, Kalifornie, 1953 (z odkazu 8.). Komora byla dostatečně velká, aby chirurg mohl provádět chirurgický zákrok i v komoře. Dolní část těla pacienta byla uzavřena v pružném pytli, takže na tuto část těla mohl být vyvíjen pozitivní tlak, který zabraňoval hromadění krve v břišních dolních končetinách a dolních končetinách, což způsobovalo to, co bylo označováno jako „ tankový šok“. 4 Negativní – tlaková ventilace se stala mnohem větší klinickou realitou s vývojem železných plic, původně navržených a vyrobených Drinkerem a Shawem, ale vyrobených a prodaných Emersonem. Tento přístup k ventilační podpoře dosáhl svého vrcholu během celosvětové epidemie poliomyelitidy od roku 1930 do roku 1960. První ICU byly zřízeny za účelem správy v některých případech desítek pacientů,
Obr. 5. Vlevo: Hrudní cuirass („želvovitá skořápka“), Vpravo: „Pláštěnka“ s drátěnou mřížkou a Emerson 33-CRE podtlakový ventilátor. V šedesátých letech však došlo k pohybu mimo ventilaci podtlakem kvůli několika faktorům. Objevily se první objemově zaměřené ventilátory ICU / anestézie. Za druhé, vývoj tryskového letectví na konci druhé světové války vedl k vývoji malých, kompaktních, přerušovaných přetlakových dýchacích zařízení (IPPB): stroje Bennett a Bird IPPB (Obr. 6) . Třetí , problémy s aplikací negativního tlakového větrání se staly příliš velkým pro jejich pokračující použití v nově se rozvíjejících JIP. Jako skupina byla tato zařízení velká, těžká a těžkopádná a bylo obtížné se vyhnout nadměrnému úniku (obvykle vede k ochlazení těla pacienta); měli obtížně udržovat účinnou ventilaci, nebyli schopni udržet vysoký tlak v dýchacích cestách nebo zavést PEEP, přístup k pacientovi byl omezený a „tankový šok“ byl trvalým problémem s plicními ventilátory. Pozitivní tlak neinvazivní ventilace (NIV) lze vysledovat zpět do biblických časů: 2 specifické pasáže z biblického odkazu NIV4: a bylo obtížné vyhnout se nadměrnému úniku (obvykle vede k ochlazení těla pacienta); měli obtížné udržovat účinnou ventilaci, nebyli schopni udržet vysoký tlak v dýchacích cestách nebo zavést PEEP, přístup k pacientovi byl omezený a „ tankový šok“ byl trvalým problémem s plicními ventilátory.
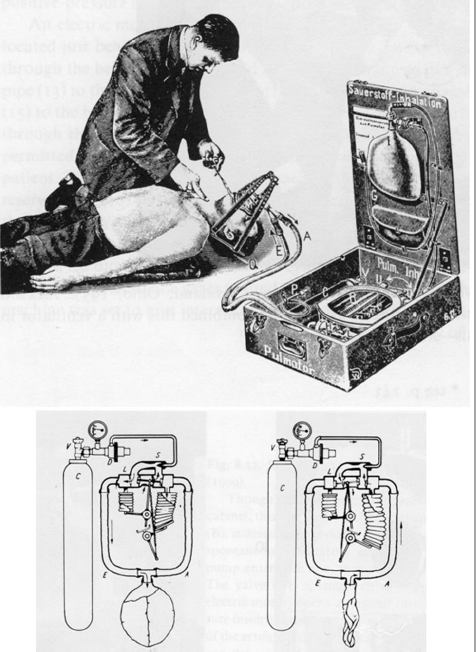
Fig. 8. Green and Janeway rhythmic inflation apparatus, 1910.(From Reference 12, with permission.) tive spirometer15 and blow bottle16 were as good as IPPB in preventing and reversing postoperative atelectasis. The second event was a series of case studies indicating that NIV could be used to provide ventilatory support to pa-tients in an exacerbation of chronic lung or neuromuscu- RESPIRATORY CARE • AUGUST 2011 VOL 56 NO 8
ure 11 shows some of the early models. The key distin-guishing feature of these early invasive ventilators was that they provided only volume-control ventilation (Ta-ble 1). Patient-triggered ventilation was not possible with these first-generation ICU ventilators.11,12 However, the range of sophistication of these ventilators was quite large. The Morch ventilator was a single-circuit, simple, piston ventilator. It was one of the least complex of this group and was designed to be placed under the patient’s bed (see Fig. 11). This ventilator had no monitors, no alarms, and no specific setting. The respiratory rate had to be counted and the tidal volume measured with a secondary device. Gas was always delivered at an inspiratory/expiratory ratio of 1:2.12 On the other end of the spectrum was the Eng-strom ventilator, which, because it had a double-circuit, could be used as an anesthesia machine or as an ICU ventilator.12 Although its monitoring capabilities were lim-ited by today’s standards, it did include airway pressure and tidal volume monitoring and allowed for more exact setting of respiratory rate, but it still provided only ma-chine-triggered inspiration at a 1:2 inspiratory/expiratory

Obr. 13. Originální intermitentní povinné nastavení ventilace pooperačního ventilátoru Emerson a ventilátoru Bird Mark 14. Inspirace vyvolaná pacientem. Stále však bylo k dispozici pouze odvětrávání objemů. 26 Toto je také první skupina venilátorů, která zahrnovala základní alarmy, jako je vysoký tlak, vysoká rychlost a nízký přílivový objem. Brzy po zavedení této generace ventilátorů bylo do ventilace dospělých zavedeno intermitentní povinné ventilace (IMV). Downs et al publikovali první sérii případů pomocí IMV v roce 1973. 27 Použili externí sekundární systém toku plynu IMV zavedený do okruhu ventilátoru (obr. 13). 28 Pozdější ventilátory této generace přidaly hodnoty poptávky a IMV se stal synchronizovaným (SIMV) .29 Kromě MA-1 / typickými ventilátory této generace byly ventilátory Siemens Servo a Ohio 560 (obr. 14). Zavedení systému Servo 900C na konci této generace bylo zavedeno do klinické praxe pro podporu tlaku a ventilaci s regulací tlaku.30 Na konci sedmdesátých let publikace Hewlett et al poskytla pohled do budoucnosti režimů ventilátoru ilustrované na obrázku 15, byli první, kdo demonstroval koncept ventilace v uzavřené smyčce. Ačkoli jejich přístup k povinné minutové ventilaci byl čistě mechanický, fungoval jako regulátor s uzavřenou smyčkou a poskytoval model pro mnoho současných režimů. Plyn vstoupil do tohoto systému (viz obr. 15) vlevo a přednostně vstoupil do měchů, z nichž mohl pacient spontánně dýchat. Pokud se měch naplnil úplně, plyn byl nasměrován na druhý měch. Jakmile se měch naplnil, byl plyn z měchu dodán pacientovi jako dech s přetlakem. V závislosti na průtoku plynu do systému, nastavení měchové kapacity byly všechny dechy buď spontánní nebo povinné (pokud se pacient stal apnoickým), nebo smícháním obou. Primárním problémem tohoto počátečního systému bylo to, že pacient mohl dýchat celý minutový objem pomocí respirátoru

Za posledních 50 let lze spekulovat o budoucnosti ventilátorů ICU. Budoucí ventilátor ICU – Budoucí ventilátor ICU se nemusí od dnešního dne příliš lišit, ale několik funkcí je jasně oddělí od současné generace ventilátorů (Ta-ble 2). Během několika let budou mít všechny JIP elektronické mapování, kde budou data ze všech technologií na lůžku přenášena do elektronických dokumentačních systémů. V důsledku toho musí být ventilátory schopné elektronické integrace do všech ostatních technologií na lůžku. Dny konkrétních ventilátorů navržených pro provádění specifických úkolů, jako je novorozená ventilace, ventilace dospělých, NIV a transport, budou pryč. Ventilátor ICU bude schopen provádět všechny tyto úkoly stejně nebo lépe než jednotlivé ventilátory minulosti. Dostupné důkazy naznačují, že někteří ventilátory jsou již schopni zajistit ventilaci za různých situací, a v budoucnu se všechny protokoly will.22,23,52 stanou součástí základní činnosti ventilátoru ICU. Jakmile bude k dispozici více důkazů o tom, jak bychom měli zajistit plicní ochrannou ventilaci, a o tom, jak bychom měli řešit konkrétní onemocnění, budou ventilátory schopni integrovat algoritmy založené na důkazech do jejich základního operačního přístupu. Měli bychom nastavit přílivový objem na základě předpovídané tělesné hmotnosti pacienta. Ventilátor budoucnosti bude vyžadovat, abychom zadali výšku a pohlaví pacienta a objemy budou uvedeny v ml / kg předpovídané tělesné hmotnosti, kromě absolutního objemu. Pro-tocol Acute Respiratory Distress Syndrome Network53, stejně jako různé přístupy k provádění manévrů s plicním náborem a nastavení PEEP, 55, budou na budoucích ventilátorech zcela volitelné. Tyto přístupy budou stále vyžadovat, aby klinický lékař stanovil základní parametry, ale ventilátor poskytne pokyny k zajištění toho, aby se ventilace u konkrétního chorobného stavu prováděla v souladu se současnými nejlepšími doporučeními založenými na důkazech.
Naštěstí se zdá, že většina z těchto novějších režimů má odpověď na alespoň jednu z otázek ano. Většina z těchto nových režimů je z velké části založena na přístupu zaměřeném na tlak. Možná nejkomplikovanějším z těchto režimů je adaptivní podpůrná ventilace, která se pokouší vytvořit ventilační model založený na modelu Otisovy práce s dýcháním. 35 Lékař zadá ideální tělesnou hmotnost pacienta, požadovaný minutový objem a maximální -vzduchový tlak v dýchacích cestách a ventilátor určuje kombinaci rychlosti dýchání a přílivového objemu, což vede k nejmenšímu dýchání. Tento vzorec je stanoven ventilátorem, který automaticky upravuje ventilační tlak a rychlost dýchání. 36 V nejnovější verzi tohoto režimu je jako vstup přidán také endoidální PCO2. 37 Počáteční údaje naznačují, že tento režim u některých pacientů funguje dobře. 38,39 Ale stejně jako všechny tyto režimy je třeba dalšího výzkumu, aby bylo možné zjistit, kdy by měl být použit. SmartCare je další forma regulace tlaku v odstavené smyčce pro odstavení40. Ventilátor automaticky nastavuje úroveň podpory tlaku každé 2–4 minuty, aby udržel předdefinovanou rychlost dýchání, přílivový objem a konečný příliv PCO2, se samostatnými algoritmy pro pacienty s CHOPN, pro použití s endotracheálními zkumavkami proti tracheostomickými zkumavkami a pro ty s aktivním versus pasivním zvlhčováním. Když je úroveň podpory tlaku snížena na předem stanovenou úroveň, ventilátor automaticky provede spontánní dechový test (SBT) .41 Pokud pacient selže SBT, ventilátor automaticky obnoví ventilaci. Pokud pacient projde SBT, ventilátor upozorní uživatele, že pacient by měl být považován za extubaci. Nedávná randomizovaná kontrolovaná studie porovnávala SmartCare s odstavením prováděným klinickým lékařem a zjistila, že pacienti byli odstaveni rychleji se SmartCare.40 Studie byla kriticky kritizována, protože v kontrolní větvi nebyly SBT aplikované klinickým lékařem důsledně prováděny, protože jim chyběla polovina (50%) času. Novější studie, ve které byla kontrolní skupina odstavena podle protokolu, nezjistila žádný přínos pro Smart-Care.
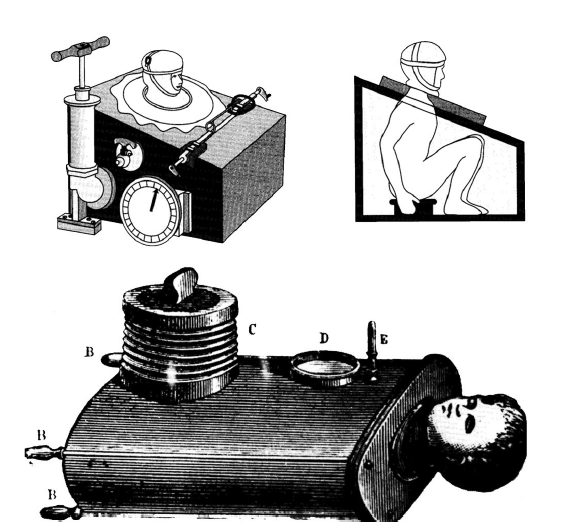
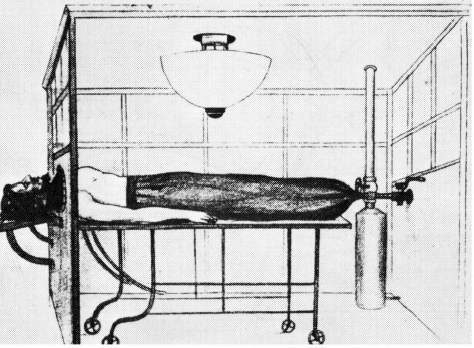
Obr. 1. Podtlakové ventilátory 19. století – vývoj v postupu respirační terapie. V tomto přehledu bude rozebrán historický vývoj mechanických ventilátorů, pozitivní a negativní tlak, invazivní a neinvazivní. Cílem bude pokusit se identifikovat změny v klinické medicíně, které vedly k zdokonalení mechanického ventilátoru. Bude se zabývat generačním vývojem přetlakových ventilátorů ICU, stejně jako schopností dnešních ventilátorů ICU. To vše poskytne základ pro spekulace o budoucnosti ventilátoru ICU. V průběhu 19. a první poloviny 20. století byl podtlakový ventilátor před dominantním zařízením používaným k poskytování ventilační pomoci. Prvním popisem podtlakového ventilátoru byl ventilátor celého těla. Tento „tankový ventilátor“ byl poprvé popsán skotským lékařem Johnem Dalzielem v roce 1838.1. Byl tvořen vzduchotěsnou krabicí, přičemž pacient byl udržován v sedu. Podtlak byl stanoven ručním čerpáním vzduchu do a ven z krabice (obr. 1). Zařízení bylo vybaveno manometrem pro sledování rozsahu podtlaku stanoveného v zařízení. Řada dalších skupin vyvinula podobné typy ručně ovládaných podtlakových ventilátorů. V roce 1904 Sauerbrach dokonce vyvinul podtlakovou operační komoru (Obr. 2) .3 V komoře bylo udržováno tělo pacienta, s výjimkou hlavy.
První mechanické zařízení používané k zajištění NIV, manuálního ventilátoru sáčků a masek, však bylo zavedeno v roce 1780 společností Chaussier12 (obr. 7). Sofistikovanější tlapky s maskou byly představeny v roce 1887 Fell12 (viz obr. 7) a v roce 1911 byl Drägerův Pulmotor poprvé uveden do provozu. 12 Toto bylo docela sofistikované pneumaticky ovládané přetlakové zařízení, které bylo připsáno za záchranu tisíců lidí během svého života (viz obr. 7) .12 Další přístup k poskytování NIV zavedli Green and Janeway v roce 1910 (obr. 8) .12 Na své zařízení odkazovali jako na „rytmický“ nafukovací přístroj. “Hlava pacienta byla umístěna do přístroje a kolem krku pacienta bylo zajištěno těsnění pozitivním tlakem na hlavu pacienta. Nicméně, nejstabilnějšími NIV zařízeními 20. století byly televizory Bennett a PR a série Bird Mark (viz obr. 6) .11 Tato zařízení byla používána primárně k poskytování přerušovaného ošetření, na rozdíl od dlouhodobé ventilace, ale v šedesátých a sedmdesátých letech bylo běžné vidět, jak se používají k podpoře života v neinvazivní a invazivní ventilaci. Během pozdních sedmdesátých a začátcích osmdesátých let se dvě věci změnily na koncept NIV.

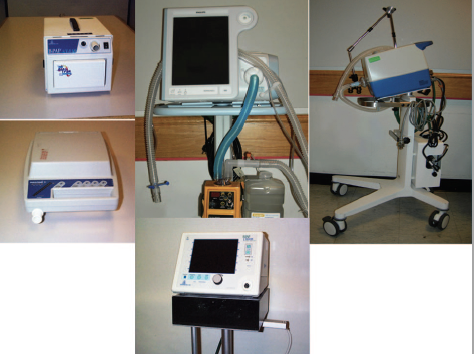
Obr. 10. Aktuální komerčně dostupné neinvazivní ventilátory. Zleva doprava: Respironics STD30, Respironics V60, Drager Carina, Respironics Vision, Sullivan VPAP. .17-20 Obecně byl tento typ podpory nejprve vybaven režimy řízení objemu, které jsou schopné pouze inspirací vyvolané strojem (Obr. 9) .21 Ale v průběhu času vstoupily na trh novější, sofistikovanější tlakově zaměřené ventilátory (obr. 10) určené speciálně pro poskytování NIV a tlakově řízené větrání se stalo normou pro NIV. Dnes jsou režimy NIV dostupné u většiny nových ventilátorů vstupujících na trh a NIV22,23 se stal standardem pro počáteční ventilační podporu mnoha patofyziologických stavů. První generace generátorů ICU Ventilátorů určené pro pozitivní tlakové invazivní ventilace byly k dispozici ve 40. a 50. letech 20. století.
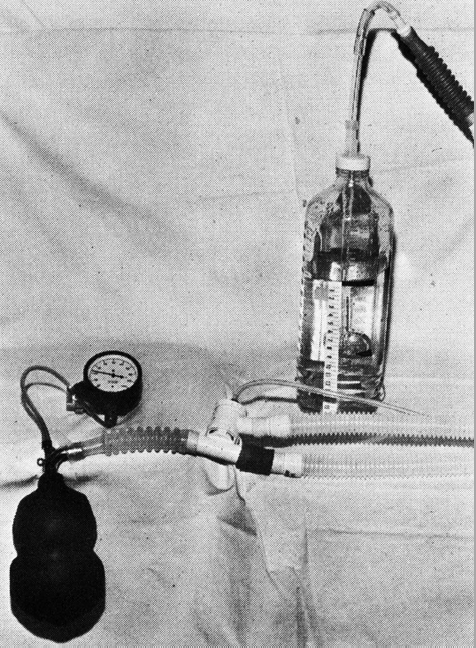
Obr. 12. První přístup k aplikaci PEEP. Pooperační ventilátor Emerson byl také objemově řízený ventilátor a poskytoval pouze inspiraci spouštěnou strojem, ale měl nastavitelný poměr inspirace / výdechu a monitorování tlaku a tlaku. Nelze jej však použít pro dodávání anestetického plynu, protože měl pouze jeden okruh.12 Tato první generace ventilátorů ICU nezahrnovala PEEP. PEEP se stal standardní terapií na JIP až po mezníkovém dokumentu Ashbaugh et al24.
U této generace ventilátorů byl PEEP aplikován, jak je znázorněno na obrázku 12,25, umístěním výdechové trubice obvodu pod vodu v hloubce rovnající se požadované PEEP. Tato generace ventilátorů skončila počátkem 70. let zavedením ventilátoru Puritan Ben-nett MA-1. Druhá generace ventilátorů ICU se od první v mnoha ohledech lišila. Do samotného ventilátoru byly začleněny jednoduché pacientské monitory. Nejvíce monitorovaný byl dechový objem a rychlost dýchání.

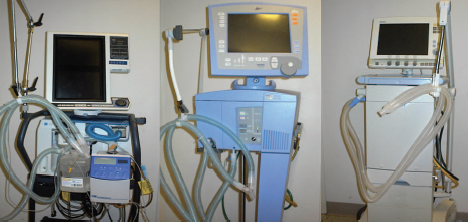
Obr. 14. Ve směru hodinových ručiček zleva nahoře: Puritan Bennett MA-1, Ohio 560, Siemens Servo 900. velmi rychlý a mělký dýchací režim poskytl první formu regulace s uzavřenou smyčkou. Ventilátory ICU třetí generace – Typickými ventilátory ICU třetí generace byly Puri-tan Bennett 7200, Bear 1000, Servo 300 a Hamilton Veolar (Obr. 16). Jedním z nejdůležitějších faktorů, které všechny tyto ventilátory měly, bylo mikroprocesorové řízení. Jednalo se o významnou událost ve vývoji mechanických ventilátorů, protože to znamenalo, že prakticky byl možný jakýkoli přístup k dodávce a monitorování plynu. Vše, co bylo potřeba, byly inovace, inženýrské dovednosti a finance! Kromě toho byly výrazně vylepšeny mechanismy pro dodávku plynu. Tyto ventilátory výrazně reagovaly na poptávku pacientů než kterákoli z předchozích generací mechanických ventilátorů.32 Spouštění průtoku se také stalo skutečností, což opět snížilo úsilí, které pacienti potřebovali k aktivaci dodávky plynu. Téměř každý ventilátor této éry zahrnoval podporu tlaku, kontrolu tlaku, kontrolu hlasitosti a SIMV. SIMV byla k dispozici nejen při objemové ventilaci, ale také tlakové ventilace a tlaková podpora mohla být aplikována během spontánních dechů. 33 Všechny ventilátory této generace také obsahují rozsáhlé alarmy a monitory. Nejenže monitorovali stav pacienta, ale téměř každý aspekt fungování ventilátoru. To byla také generace ventilátorů, ve kterých byly poprvé zavedeny průběhy tlaku, průtoku a objemu.
Nejdůležitější věc, kterou tato nová generace ventilátorů udělá, je podpora rozhodování. Každý alarmový stav bude následován seznamem možných příčin a možných řešení. Budou identifikovány změny proměnných ventilátorů a lékař bude informován o změně, možných příčinách a možných řešeních. Z obrazovky ventilátoru bude přístupná knihovna informací, od provozního manuálu ventilátoru po důkaz, který podporuje doporučenou akci. Řízení větrání v uzavřené smyčce bude k dispozici ve všech režimech ventilace. Tyto nové ventilátory budou moci upravit dodávku plynu pro zlepšení synchronizace pacienta s ventilátorem. Budou schopni interpretovat průběh tlaku a průtoku v dýchacích cestách během objemové i tlakové ventilace a automaticky upravit průběh průtoku, špičkový průtok v dýchacích cestách, doba náběhu a kritéria ukončení, aby bylo zajištěno, že dodávka plynu je synchronní s potřebami pacienta. Toto je stále důležitější faktor ve fungování ventilátoru, protože zjišťujeme, že výsledek pacienta může být výrazně ovlivněn asynchronií. 57,58 Automatické přizpůsobení kritérií ukončení je již k dispozici u alespoň jednoho ventilátoru. 59 Všechny tyto očekávané změny znamená, že uživatelé mechanických ventilátorů budoucnosti budou muset být ještě lépe připraveni než dnešní uživatelé. Budou muset podrobně pochopit provozní složitost nových funkcí. Budou muset být schopni určit, kdy je jedna funkce označena nad druhou. Budou se muset ujistit, že ventilátor skutečně dělá to, co se od něj očekává, a že pacient na intervenci reaguje podle očekávání. Kliničtí lékaři, kteří budou řídit tyto systémy ventilace pacientů v budoucnosti, budou muset být mnohem schopnější než současná skupina. Historický vývoj mechanického ventilátoru je skutečně pozoruhodnou cestou. Za pouhých 50 krátkých let jsme přešli od relativně hrubých, zcela mechanických závad, které mohly poskytnout pouze strojem spouštěnou objemovou ventilaci k vysoce vyvinutým mikroprocesorem řízeným systémům, které jsou schopné jakékoli formy ventilační podpory, kterou si lze představit. Vývoj mechanického ventilátoru odráží vývoj profese respirační péče a medicíny kritické péče, a může být dokonce hlavním důvodem, proč se respirační péče rozrostla do současného stavu. A konečně, jediný nejpopisnější termín, který bude použit pro definování budoucí generace mechanických ventilátorů, bude chytrý.
